随着经济水平发展,我国糖尿病(diabetes mellitus,DM)发病率已从上个世纪80年代的0.67%上升至2013年的10.4%,即有超过1个亿DM患者,这是一个庞大的数字。近年来,我国医疗水平显著提高,DM诊断和治疗逐渐规范,预防理念被公众认识和接受,DM的总体发病率下降至9.7%。糖尿病足溃疡(diabetic foot ulceration,DFU)作为临床上重要的难治性慢性伤口之一,其治疗是一项系统工程,除了全面的内科血糖调控,外科清创、抗菌及辅助用药治疗外,患者的积极配合同样重要[1]。据研究统计[2],全球每20s就有1例DM患者因DFU而截肢,DFU患者年死亡率高达11%,而截肢患者死亡率更达到了20%以上。在我国50岁以上的糖耐病患者中,DFU 的发病率为8.1%。一项来自国内某医院的回顾性研究显示,2001年至2015年期间共计1771例DFU患者总截肢率为18.24%,其中大截肢为2.32%,小截肢为15.92%;截肢患者血糖控制较差、炎症指标高、合并下肢血管病变率更高。而关于DFU类型,在2005对中国部分省市DFU调查发现,足部溃疡患者以混合型(神经缺血型)为主,约63.2%,其次为缺血型,约20.5%,而神经型溃疡约为19.1%。DFU常给患者家庭带来沉重的经济负担。在美国,糖尿病治疗费用中25%用于DFU治疗,DFU患者平均每年14次门诊,1.5次住院,花费3.3万美元。2004年在中华医学会糖尿病学分会组织的对全国11个省市、14家三级甲等医院全年门诊和住院DFU患者进行的调查研究显示平均住院天数为26d,平均每人费用为1.4 万元。显然,按照目前的物价水平,DF患者的实际住院费用将远远超过这个花费[3]。
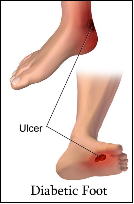
图1 糖尿病足溃疡示意图
已在临床前及临床研究中应用过的干细胞(stem cell,SC)包括脐带血间充质干细胞、脐带间充质干细胞、胎盘间充质干细胞、脂肪间充质干细胞和骨髓间充质干细胞等,其中脂肪间充质干细胞应用最为广泛。此外,可过表达某些细胞因子的基因工程SC表现出与常规SC不同的体内特性,为未来的临床应用提供了新的思路。根据SC的来源,用于治疗DFU的SC可分为自体间充质干细胞和异体间充质干细胞[4]。
图2 人类干细胞的分化用途
研究已证实SC及衍生物可用于治疗DFU,显著提高DFU溃疡愈合,但确切机制仍有待进一步的深入探索。鉴于SC治疗机制的复杂性和安全性考虑,开发具有同样效果但成分或作用机制简单明了的SC或其它细胞衍生物成为重要研究方向,SC及其它细胞衍生物展现出可观的应用前景,势必在未来的临床应用中扮演重要角色[6]。除了显著促进溃疡部位创面愈合外,SC治疗DFU研究正迅速拓展至糖尿病治疗上。现阶段研究发现SC可归巢至胰岛,并可被诱导成胰岛素分泌细胞,但尚未有诱导SC分化为成熟的、有功能的胰岛β细胞的研究报道,可作为有潜力探索方向。
参考文献
[1] Zelen CM, Serena TE, Snyder RJ. A prospective, randomised comparative study of weekly versus biweekly application of dehydrated human amnion/chorion membrane allograft in the management of diabetic foot ulcers. Int Wound J. 2014 Apr;11(2):122-8. doi: 10.1111/iwj.12242. Epub 2014 Feb 21. PMID: 24618401; PMCID: PMC4235421.
[2] Elsharawy MA, Naim M, Greish S. Human CD34+ stem cells promote healing of diabetic foot ulcers in rats. Interact Cardiovasc Thorac Surg. 2012 Mar;14(3):288-93. doi: 10.1093/icvts/ivr068. Epub 2011 Dec 1. PMID: 22159252; PMCID: PMC3290362.
[3] Hou C, Shen L, Huang Q, Mi J, Wu Y, Yang M, Zeng W, Li L, Chen W, Zhu C. The effect of heme oxygenase-1 complexed with collagen on MSC performance in the treatment of diabetic ischemic ulcer. Biomaterials. 2013 Jan;34(1):112-20. doi: 10.1016/j.biomaterials.2012.09.022. Epub 2012 Oct 8. PMID: 23059006.
[4] Gadelkarim M, Abushouk AI, Ghanem E, Hamaad AM, Saad AM, Abdel-Daim MM. Adipose-derived stem cells: Effectiveness and advances in delivery in diabetic wound healing. Biomed Pharmacother. 2018 Nov;107:625-633. doi: 10.1016/j.biopha.2018.08.013. Epub 2018 Aug 14. PMID: 30118878.
[5] Becerra-Bayona SM, Solarte-David VA, Sossa CL, Mateus LC, Villamil M, Pereira J, Arango-Rodríguez ML. Mesenchymal stem cells derivatives as a novel and potential therapeutic approach to treat diabetic foot ulcers. Endocrinol Diabetes Metab Case Rep. 2020 Jul 5;2020:19-0164. doi: 10.1530/EDM-19-0164. Epub ahead of print. PMID: 32698128; PMCID: PMC7354732.
[6] Kassem DH, Kamal MM. Wharton's Jelly MSCs: Potential Weapon to Sharpen for Our Battle against DM. Trends Endocrinol Metab. 2020 Apr;31(4):271-273. doi: 10.1016/j.tem.2020.01.001. Epub 2020 Feb 5. PMID: 32035737.
成都市武侯区一环路南一段24号四川大学科技创新中心405号
yhsw33399@163.com
028-85217799
